Hay una pregunta que surge con frecuencia en consulta, formulada de distintas maneras pero con el mismo fondo: ¿por qué cuando estoy mal emocionalmente mi cuerpo también lo acusa? La respuesta no es filosófica sino fisiológica. El cuerpo y la mente comparten los mismos sistemas de regulación, y lo que afecta a uno repercute en el otro de formas muy concretas y medibles. El equilibrio cuerpo-mente no es un concepto abstracto de bienestar; es el resultado de cuidar, de forma activa, la relación entre tu estado emocional y tu salud física.
Qué es el equilibrio cuerpo-mente
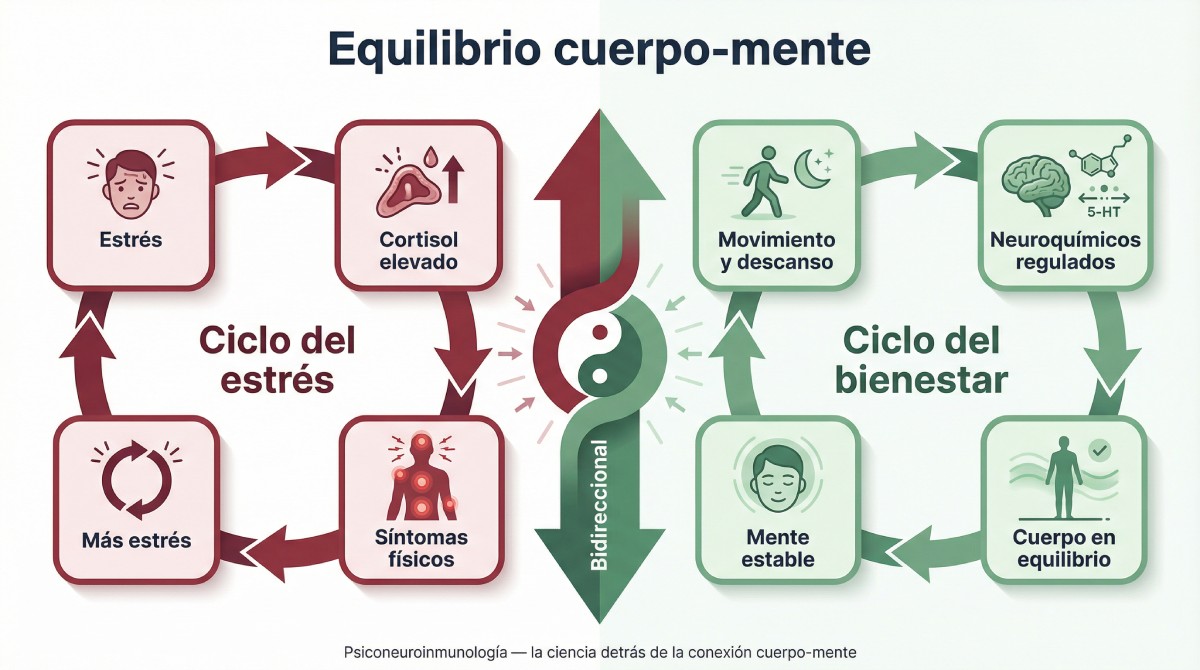
El equilibrio cuerpo-mente no aparece de la noche a la mañana, ni se consigue con un único hábito. Es el resultado de una relación bidireccional entre tu sistema nervioso, tu sistema inmune y tu estado emocional, tres ejes que se comunican de forma constante a través de vías biológicas muy concretas.
Durante años, la medicina trató el cuerpo y la mente como si fueran compartimentos separados. Hoy sabemos que eso no tiene ningún sentido fisiológico. Cuando experimentas estrés sostenido, tu eje hipotálamo-hipófisis-adrenal libera cortisol, que a su vez suprime la respuesta inmune, ralentiza la cicatrización y altera la calidad del sueño. Y en sentido contrario: cuando tu cuerpo está activo, bien nutrido y descansado, el cerebro produce neurotransmisores que mejoran tu capacidad de concentración, regulan tus emociones y te permiten tomar decisiones con más calma. Esta comunicación funciona en las dos direcciones, todo el tiempo.
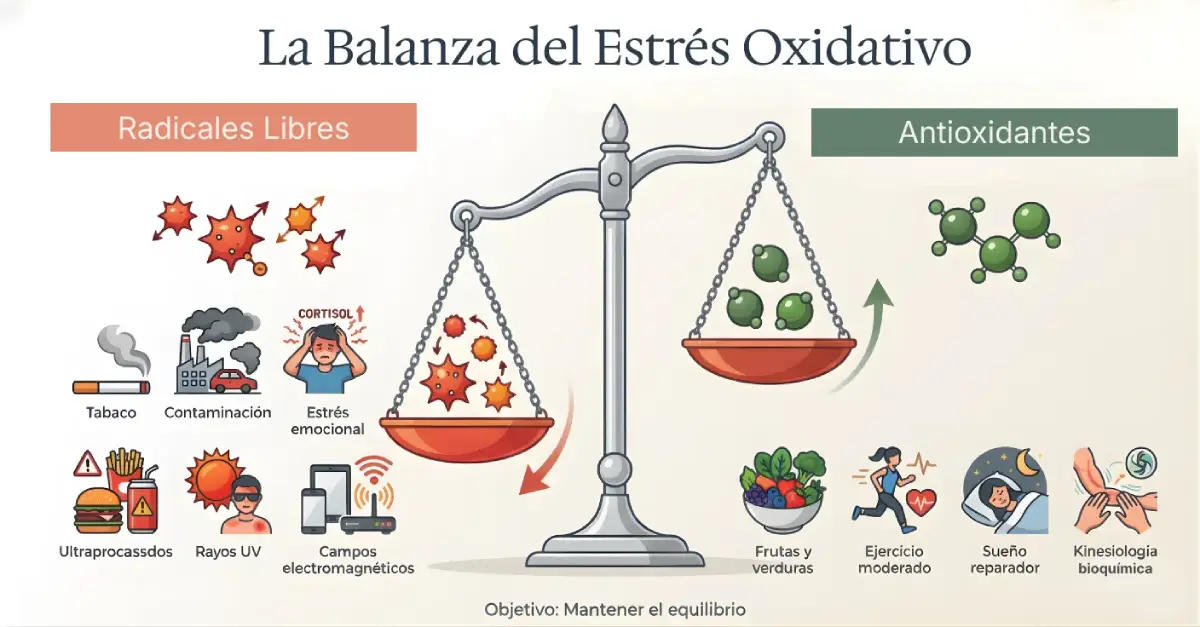
El organismo humano no distingue entre estrés emocional y estrés físico. Ambos activan los mismos mecanismos de alerta.
La psiconeuroinmunología lleva décadas documentando esta conexión. Estudios con más de 300 ensayos acumulados demuestran que el estrés crónico suprime tanto la inmunidad celular como la humoral, y que intervenciones relativamente sencillas —ejercicio, meditación, sueño de calidad— producen cambios estructurales medibles en el cerebro. No son efectos subjetivos. Son cambios en la densidad de materia gris, en los niveles de cortisol sérico, en la producción de serotonina intestinal.
Si te interesa profundizar, estos cursos te ofrecen herramientas prácticas y formación especializada:
Detecta y libera emociones atrapadas, traumas y creencias limitantes que causan el dolor y la enfermedad.
Transforma patrones inconscientes que sabotean tu vida o la de tus pacientes.
Desde la consulta de kinesiología observamos esto con frecuencia. Pacientes que llegan con contracturas cervicales recurrentes o dolores musculares difusos que, al explorarlos, no tienen una causa biomecánica clara. En muchos de esos casos, el origen está en un estado de activación neurológica prolongada que el cuerpo expresa en forma de tensión.
El bienestar integral no es un estado perfecto ni permanente. Es dinámico, y cada persona tiene un punto de partida diferente.
Alcanzar ese equilibrio requiere trabajar en varias áreas a la vez: el movimiento consciente, la alimentación, la gestión emocional y el descanso. No porque sean tendencias, sino porque la evidencia científica acumulada respalda que actúan de forma sinérgica, y que ninguna por sí sola es suficiente.
Guía para lograr el equilibrio cuerpo-mente
Integrar hábitos en cuatro áreas concretas —movimiento, alimentación, gestión emocional y descanso— es la forma más respaldada científicamente de construir ese equilibrio de forma sostenida.
Actividad física consciente
Cuando hablamos de actividad física consciente, no nos referimos solo a sudar en el gimnasio. Nos referimos a mover el cuerpo con intención, a una intensidad que el sistema nervioso percibe como reguladora y no como otro estresor.
El ejercicio aeróbico regular —caminar, nadar, pedalear, practicar yoga— desencadena una cascada neuroquímica muy concreta. Libera endorfinas y endocannabinoides endógenos como la anandamida, que atraviesan la barrera hematoencefálica y producen ese estado de calma y bienestar que muchas personas conocen bien. Pero hay algo más: el ejercicio también eleva los niveles de BDNF (factor neurotrófico derivado del cerebro), una proteína que favorece la neurogénesis y la plasticidad sináptica. En términos prácticos, eso significa que el movimiento regular protege y mejora la capacidad de aprender, concentrarse y gestionar emociones.
El yoga merece una mención específica. Estudios con resonancia magnética espectroscópica han demostrado que una sesión de yoga aumenta los niveles de GABA talámico más que una sesión de caminata equivalente. El GABA es el principal neurotransmisor inhibidor del sistema nervioso central, y su déficit se asocia con ansiedad y dificultad para gestionar el estrés. Esto explica por qué muchos pacientes nos dicen que después del yoga se sienten “distintos” a después de correr, aunque ambas opciones sean beneficiosas.
Caminar en entornos naturales añade otro nivel. Solo 20-30 minutos en un espacio verde produce la mayor caída en cortisol que se ha documentado en este tipo de investigaciones, además de reducir la actividad en la corteza prefrontal subgenual, una región directamente relacionada con la rumiación.
La OMS recomienda entre 150 y 300 minutos semanales de actividad aeróbica moderada. Es un umbral alcanzable, pero el 31% de los adultos no lo cumple.
Alimentación y nutrición
La psiconutrición parte de una premisa sencilla pero que cuesta integrar: lo que comes afecta cómo te sientes, y cómo te sientes afecta lo que comes. Trabajar sobre este ciclo requiere, primero, aprender a distinguir los dos tipos de hambre que existen.
El hambre física aparece de forma gradual. No tiene urgencia. Se puede postergar un rato sin que el mundo se derrumbe, y se satisface con prácticamente cualquier alimento. El hambre emocional, en cambio, llega de golpe, suele reclamar alimentos muy concretos (dulces, ultraprocesados, comidas de alto contenido calórico), no se calma aunque comas, y casi siempre va acompañada de culpa posterior. El desencadenante no es energético sino emocional: estrés, aburrimiento, tristeza, ansiedad.
Entender esta diferencia cambia la relación con la comida de forma bastante profunda. Pero hay una dimensión biológica que lo explica todo un poco mejor.
El intestino produce entre el 90 y el 95% de toda la serotonina del organismo. No es el cerebro quien lidera esa producción; es el tracto gastrointestinal, a través de células especializadas que convierten el triptófano en serotonina. La microbiota intestinal regula ese proceso de forma activa: ciertas bacterias estimulan esa producción, y una microbiota alterada se asocia con mayor prevalencia de síntomas depresivos y ansiosos. Esta es la base del eje intestino-cerebro, y explica por qué la alimentación tiene un impacto directo en el estado de ánimo.
Ensayos clínicos con dieta mediterránea modificada han documentado tasas de remisión de la depresión moderada de hasta el 33% frente al 8% en grupos de control. Un impacto que pocos suplementos pueden igualar.
Minerales como el magnesio —cofactor en más de 300 reacciones enzimáticas— o ácidos grasos omega-3 también tienen evidencia sólida en la modulación del estado de ánimo. No son soluciones milagrosas, pero sí piezas relevantes de un patrón alimentario que cuida tanto el cuerpo como la mente.
¿Hambre física o hambre emocional?
Antes de comer, repasa estas señales:
Gestión mental y emocional
El mindfulness y la meditación tienen fama de ser prácticas difíciles de sostener o de eficacia difusa. Nada más lejos de la realidad fisiológica.
Ocho semanas de práctica diaria de mindfulness —unos 27 minutos al día— producen cambios estructurales medibles en el cerebro. Aumenta la densidad de materia gris en el hipocampo, región vinculada a la memoria y la regulación emocional, y se reduce el volumen de la amígdala, la estructura que coordina las respuestas de alarma y el estrés. No son sensaciones subjetivas; son cambios que se ven en neuroimagen.
El mecanismo por el que esto mejora la toma de decisiones y la resiliencia es bastante directo. La meditación fortalece la conectividad entre la corteza prefrontal y la amígdala, lo que permite “desactivar” más rápido las reacciones emocionales intensas. En la práctica, eso se traduce en que puedes notar la irritación o la angustia sin dejarte arrastrar por ellas.
La reducción de cortisol también es cuantificable. Cuatro días de práctica meditativa han mostrado reducciones de cortisol sérico de alrededor del 20% en poblaciones sanas. Y programas de 8 semanas como el MBSR (Mindfulness-Based Stress Reduction) han demostrado, en meta-análisis de alta calidad, tamaños del efecto moderados y sostenidos en ansiedad, depresión y calidad de vida, con resultados que se mantienen entre 3 y 6 meses después de finalizar la intervención.
Desde la perspectiva de la kinesiología, integramos técnicas de gestión del estrés porque el sistema nervioso autónomo regula directamente el tono muscular. Un paciente con activación simpática prolongada tendrá una musculatura que responde de forma diferente al tacto y a la movilización que un paciente en estado parasimpático. No es algo abstracto; se nota en la exploración.
No hace falta meditar dos horas al día. La evidencia apunta a que la práctica regular, aunque sea breve, produce beneficios acumulativos reales.
Descanso de calidad
El sueño no es un estado pasivo de recuperación. Es un proceso activo en el que el cuerpo y el cerebro realizan funciones que no pueden completarse durante la vigilia.
Durante la fase de sueño profundo NREM —las ondas lentas delta que aparecen en el primer tercio de la noche— el organismo libera hormona del crecimiento para la reparación tisular, consolida la memoria motora y activa el sistema glinfático, una red de drenaje cerebral que elimina proteínas de desecho acumuladas durante el día, incluida la beta-amiloide, vinculada al deterioro cognitivo. El espacio intersticial cortical se expande más de un 60% durante esta fase para facilitar esa limpieza. El sueño REM, que predomina en la segunda mitad de la noche, recalibra los circuitos emocionales y favorece la creatividad y la resolución de problemas.
Una sola noche durmiendo cuatro horas puede reducir a la mitad la respuesta inmune ante una vacuna. Tres noches con sueño restringido elevan hasta 90 proteínas inflamatorias en sangre asociadas a riesgo cardiovascular. Estos no son efectos a largo plazo; son consecuencias agudas de una sola semana de mal descanso.
La National Sleep Foundation recomienda entre 7 y 9 horas para adultos de 18 a 64 años, basándose en la revisión de más de 300 estudios. Pero no es solo cuestión de cantidad: la regularidad del horario también importa. Un sueño irregular —aunque acumule las horas recomendadas— se asocia a un riesgo cardiovascular mayor.
8 semanas de mindfulness: qué ocurre en tu cerebro
El programa MBSR (Mindfulness-Based Stress Reduction) produce cambios estructurales y funcionales medibles semana a semana.
El programa MBSR fue diseñado por Jon Kabat-Zinn en la Universidad de Massachusetts en 1979 y es hoy uno de los protocolos de reducción del estrés con mayor evidencia científica acumulada.
A nivel global, se estima que más de 850 millones de adultos padecen insomnio clínicamente relevante. En España, los datos apuntan en la misma dirección: el problema es prevalente y está claramente relacionado con la calidad de vida general.
Dar prioridad al descanso no es un lujo. Es la condición básica para que todo lo demás funcione.
Beneficios del equilibrio integral entre cuerpo-mente
Cuando los cuatro pilares anteriores empiezan a integrarse en la rutina diaria, los cambios no son solo subjetivos. Hay beneficios concretos, medibles, que se manifiestan en distintos planos de la salud y que la investigación lleva décadas documentando.
¿Estás cuidando tu equilibrio cuerpo-mente?
Repasa los cuatro pilares. Cada uno que ya practicas es un punto de apoyo real para tu bienestar.
Si quieres revisar alguno de estos pilares con un profesional, en nuestra clínica de kinesiología en Barcelona te acompañamos en el proceso.
Salud preventiva
El estrés crónico no gestionado tiene un coste físico muy real. Se estima que el 75% de los costes sanitarios en países desarrollados están asociados a enfermedades crónicas cuyo factor desencadenante o agravante es el estrés sostenido. El insomnio, los problemas digestivos funcionales, las contracturas recurrentes, las cefaleas tensionales o los episodios frecuentes de resfriados son señales de que el sistema nervioso lleva demasiado tiempo en modo de alerta.
La salud preventiva que genera el equilibrio cuerpo-mente actúa sobre esos mecanismos antes de que se cronifiquen. El estrés eleva las citoquinas proinflamatorias, suprime la inmunidad celular y altera la motilidad intestinal, y por eso es tan habitual que el colon irritable o la gastritis funcional empeoren en épocas de tensión. Mantener bajo control el eje hipotálamo-hipófisis-adrenal —a través del ejercicio, el descanso y la gestión emocional— reduce esa carga inflamatoria de fondo.
Las intervenciones basadas en mindfulness, por ejemplo, muestran en meta-análisis de alta calidad efectos grandes en la reducción del estrés percibido (g=0,53-0,55), con beneficios sobre el funcionamiento inmune, la presión arterial y la calidad del sueño mantenidos hasta casi cinco meses después de finalizar la intervención.
Prevenir es, en este contexto, regular. No esperar a que el cuerpo lo pida a gritos.
Bienestar emocional
Uno de los cambios más notorios que describen las personas que trabajan el equilibrio cuerpo-mente es que se sienten más capaces de afrontar los problemas del día a día sin que estos les desborden. No es que los problemas desaparezcan; es que la respuesta frente a ellos cambia.
El mecanismo neurobiológico detrás de esto es la mayor conectividad entre la corteza prefrontal y la amígdala. Cuando esa conexión se fortalece —algo que ocurre tanto con la práctica meditativa como con el ejercicio regular y el sueño adecuado— el cerebro puede procesar las amenazas percibidas de forma más racional y menos reactiva. La amígdala sigue registrando el estímulo, pero la corteza prefrontal tiene más capacidad para modular esa respuesta. En términos cotidianos, eso significa que puedes sentir la presión de una situación difícil sin tomar decisiones desde el pánico o la irritación.
Un meta-análisis que analizó 111 ensayos controlados con más de 9.500 participantes documentó que las intervenciones basadas en mindfulness producen mejoras pequeñas pero sólidas en atención ejecutiva, memoria de trabajo y capacidad de inhibición de respuestas impulsivas.
La inteligencia emocional también mejora con la práctica meditativa regular, según ensayos con poblaciones laborales, con reducciones paralelas del estrés percibido. Son dos caras de la misma moneda.
Calidad de vida
La calidad de vida es, al final, la variable que más importa. Y los datos que la relacionan con el equilibrio cuerpo-mente son consistentes a lo largo de décadas de investigación y millones de participantes.
Una mega-revisión que analizó más de 1.187 estudios con más de 1.458 millones de participantes confirmó que las personas con redes de apoyo social más amplias tienen aproximadamente un 45% menos de probabilidad de morir durante el periodo de seguimiento. No es un dato menor. El aislamiento social tiene un impacto sobre la mortalidad comparable al tabaquismo. Y el equilibrio emocional que genera cuidar la conexión cuerpo-mente facilita, a su vez, ese tipo de relaciones: las personas que se sienten bien consigo mismas tienden a relacionarse de forma más abierta, menos defensiva y con mayor capacidad de escucha.
Los ejercicios mente-cuerpo como el yoga o el Tai Chi muestran correlaciones directas con la calidad de vida percibida, a través de una cadena de mediación que pasa por el soporte social percibido y la resiliencia psicológica. No es que el yoga solucione los problemas relacionales, pero sí genera condiciones internas que hacen que esas relaciones funcionen mejor.
La satisfacción personal, por su parte, está ligada a algo tan concreto como sentir que tienes agencia sobre tu propio bienestar. Trabajar con un enfoque integral —desde el movimiento hasta el descanso, pasando por la alimentación y la gestión emocional— devuelve esa sensación de control de una forma que ninguna intervención aislada puede ofrecer por sí sola.
Bibliografía
Goldberg, S.B. et al. (2024). Mindfulness Enhances Cognitive Functioning: A Meta-Analysis of 111 Randomized Controlled Trials. Perspectives on Psychological Science. https://pmc.ncbi.nlm.nih.gov/articles/PMC10902202/
Segerstrom, S.C. & Miller, G.E. (2004). Psychological Stress and the Human Immune System: A Meta-Analytic Study of 30 Years of Inquiry. Psychological Bulletin, 130(4), 601–630. https://pmc.ncbi.nlm.nih.gov/articles/PMC1361287/
Hölzel, B.K. et al. (2011). Mindfulness practice leads to increases in regional brain gray matter density. Psychiatry Research: Neuroimaging, 191(1), 36–43. https://pmc.ncbi.nlm.nih.gov/articles/PMC3004979/
Jacka, F.N. et al. (2017). A randomised controlled trial of dietary improvement for adults with major depression (the ‘SMILES’ trial). BMC Medicine, 15(1), 23. https://pmc.ncbi.nlm.nih.gov/articles/PMC5282719/
Hirshkowitz, M. et al. (2015). National Sleep Foundation’s updated sleep duration recommendations: final report. Sleep Health, 1(4), 233–243. https://pubmed.ncbi.nlm.nih.gov/29073398/